FRACTURAS
Una fractura es una interrupción de la continuidad ósea, causada por una fuerza externa, sufriendo un traumatismo directo o indirecto, estas se clasifican según su localización, la energía que las provoca, el tipo de trazo (como se rompe el hueso).
Fractura de alta energía: Se refiere a la gran energía cinética del traumatismo que se va a trasmitir a la extremidad y por ende al hueso, por lo que nos vamos a encontrar con importantes lesiones del hueso y de las partes blandas.
Fractura de baja energía: No se necesita un gran traumatismo para producirla.
Ejemplos:
Fracturas por estrés o por fatiga: Son las resultantes de aplicar una fuerza de poca intensidad y de manera constante realizando un movimiento ocíclicamente sobre un hueso normal o patológico.
Fracturas patológicas o por insuficiencia: Son las que se producen sobre un hueso anormalmente débil por una enfermedad constitucional o adquirida.
Según la extensión del trazo de fractura
Fractura completa: Es aquella en la que el trazo afecta a todo el espesor del hueso y periostio.
Fractura incompleta: Es aquella en la que el trazo no afecta a todo el espesor del hueso.
Fisuras: Afecta a parte del espesor.
Fracturas en tallo verde: Típica en los niños, suceden por flexión en huesos flexibles. Hay solución de continuidad en la superficie de tensión pero no progresa en la de compresión.
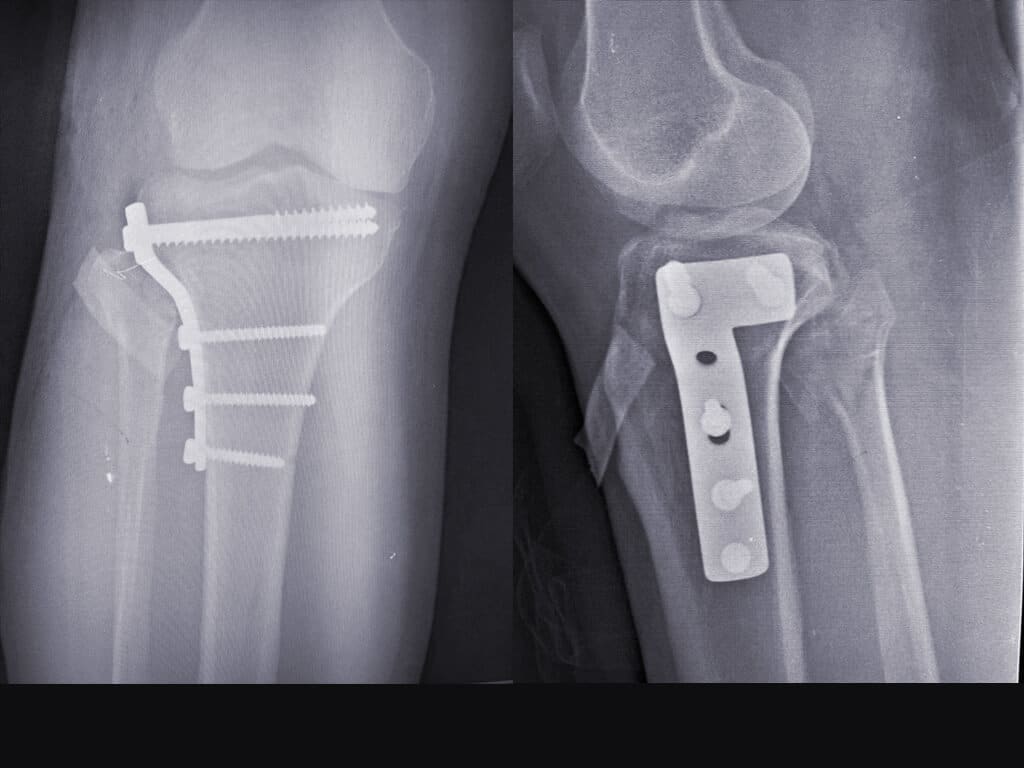
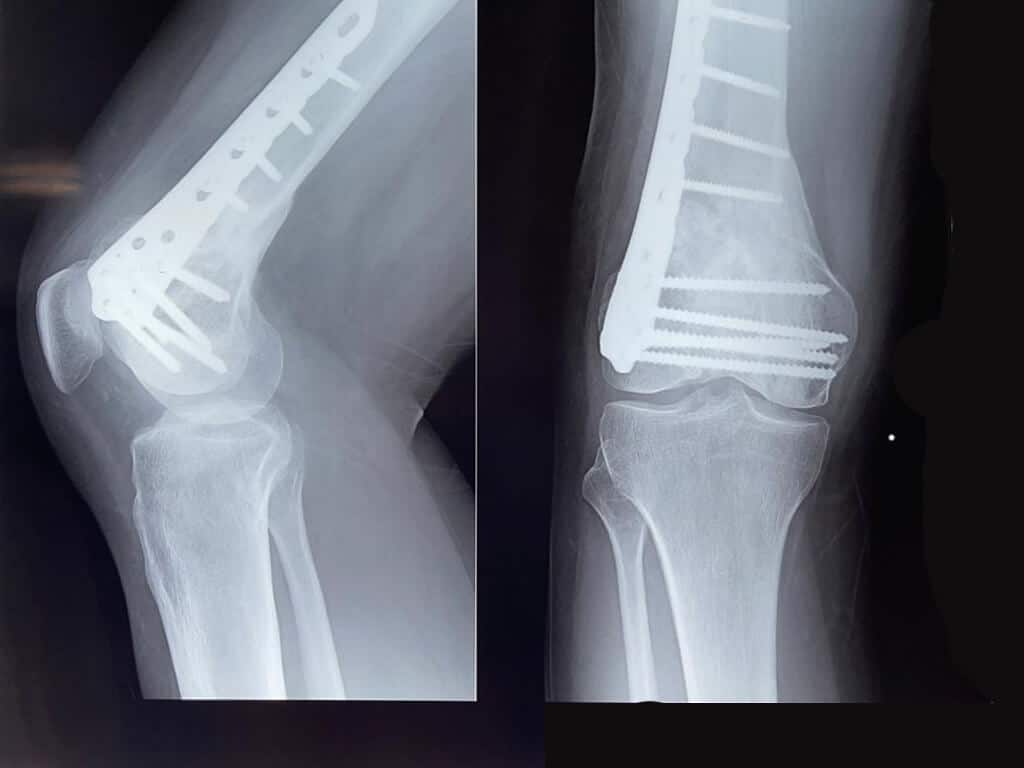
Cuadro Clínico
Dolor: Este tiene lugar por la lesión de partes blandas y periostio. La movilidad en el foco de fractura lo agravará, por lo que es primordial la inmovilización inmediata y la administración de analgésicos, antinflamatorios y la crioterapia (es fundamental para el control del edema pre y postoperatorio).
Limitación funcional: Este es producido por la pérdida de función ósea, lo que condiciona que la extremidad o el área lesionada pierda la congruencia anatómica.
Edema: Esto es condicionado por la lesión y la energía que transmite el traumatismo hacia los tejidos que rodean el hueso, así como los mecanismos fisiológicos y proinflamatorios que ayudan en parte a la reparación ósea.
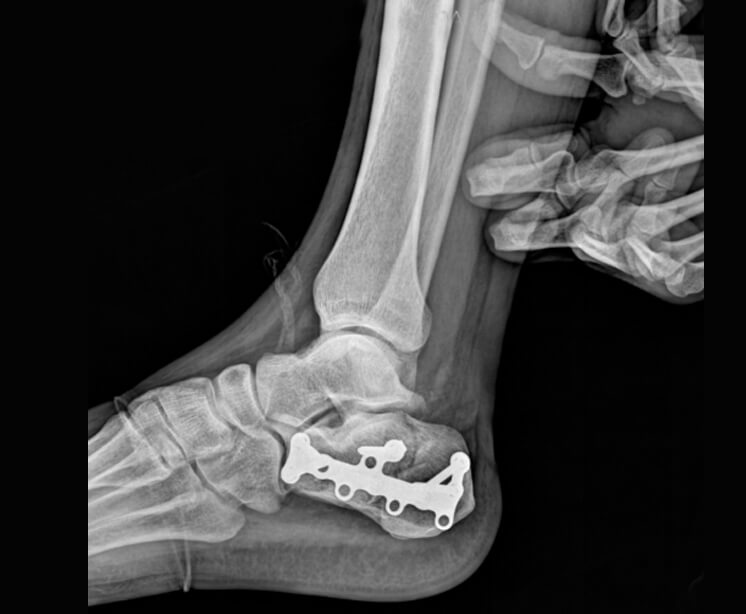
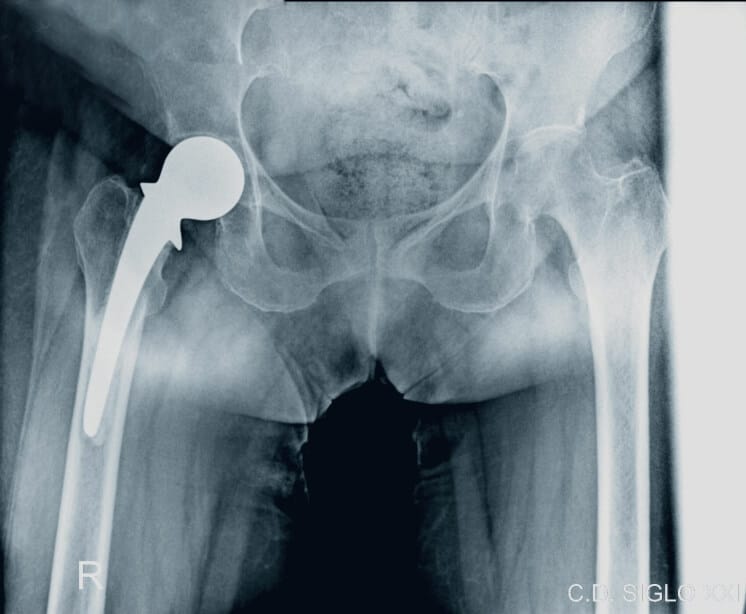
Tratamiento
El objetivo del tratamiento es lograr la consolidación de la fractura en la posición más anatómica con una recuperación funcional máxima en el menor tiempo posible.
Ortopédico: vendajes férulas y yesos. Su principio es controlar el desplazamiento mediante una envoltura rígida. Se trata de un sistema con movilidad en el foco de fractura.
Quirúrgico: Implantación de un dispositivo en el hueso, pueden ser placas anatómicas, convencionales, clavos centro medular o en casos especiales fijación externa.
Complicaciones de las fracturas
Enfermedad tromboembólica
Es la formación de un trombo que bloquea parcial o totalmente la circulación sanguínea. En el 90 % de los casos se inicia a nivel de las válvulas de las venas profundas de las pantorrillas pudiendo generar émbolos que terminarán en el árbol pulmonar.
Embolia grasa
Asociada a fracturas cerradas de los huesos largos de miembros inferiores (diafisarias de fémur) y a fracturas inestables de pelvis, el riesgo de presentarse es aún mayor si se trata de fracturas múltiples. Todo ello se establece de forma súbita tras un “intervalo lúcido” de horas o días tras el traumatismo. La prevención de la embolia grasa se basa en la fijación precoz de las fracturas.
Gangrena gaseosa
La mayoría de infecciones necrotizantes de los tejidos blandos están causadas por bacterias anaerobias gram negativas.
Shock hipovolémico
Es la disminución de volumen y es la causa más común de shock en los pacientes politraumatizados. Su diagnóstico y tratamiento deben ocurrir casi simultáneamente.
Complicaciones locales
Osteomielitis: Generalmente hace referencia a infecciones óseas causadas por bacterias (Estafilococos), pueden derivar de microorganismos que han alcanzado el hueso a través del torrente sanguíneo (hematógena) o gérmenes que llegan al hueso a través del entorno del traumatismo (exógenas).
Flictenas o ampollas: Estas son las más comunes, aunque se solucionan con facilidad mediante curas tópicas. Las úlceras ocurren con menor frecuencia y su mejor tratamiento consiste en diversos cuidados para la prevención de las mismas.
Síndrome del dolor regional complejo (distrofia simpática refleja): Se caracteriza por dolor, cambios vasomotores y cambios tróficos. Suele aparecer entre 3 semanas y 6 meses tras la lesión inicial.
